Seborrhoische Dermatitis ist nicht nur ein "Hautproblem". Es ist ein sichtbares Symptom dafür, dass in Ihrem Körper etwas schiefgelaufen ist. Und während Ihre Haut um Hilfe schreit, kann die eigentliche Ursache ganz woanders liegen – in Ihrem Darm, in Ihrem Blut, in Ihrer Ernährung. An Stellen, die eine dermatologische Standarduntersuchung nie testet.
Bei Epiderma wissen wir, dass eine wirkliche Lösung chronischer Hautprobleme nicht allein durch lokale Pflege entsteht. Deshalb haben wir uns entschieden, tiefer zu gehen – und Ihnen einen umfassenden Blick auf seborrhoische Dermatitis zu bieten, der neueste wissenschaftliche Erkenntnisse mit praktischen Lösungen kombiniert.
"Nach 15 Jahren endlich schuppenfrei" – Was die Ärzte Marek nicht gesagt haben
Marek hatte seborrhoische Dermatitis seit seinem zwanzigsten Lebensjahr. Jeden Morgen das gleiche Ritual: Spezialshampoo, Kortison auf die Augenbrauen. Drei verschiedene Dermatologen sagten ihm dasselbe: "Es ist chronisch. Sie werden damit umgehen müssen."
Nach fünfzehn Jahren vergeblichen Kampfes ließ er einen Test der Darmflora durchführen. Das Ergebnis? Massives Überwachsen von Candida albicans und nahezu null probiotische Bakterien. "Niemand hat mir je gesagt, dass meine Hautprobleme mit dem Darm zusammenhängen könnten", sagt Marek. "Alle behandelten nur die Oberfläche."
Innerhalb von sechs Monaten mit einer Anti-Pilz-Diät und gezielter probiotischer Therapie klärte sich seine Haut zum ersten Mal in fünfzehn Jahren. Ohne Kortikosteroide. Einfach nur durch die Veränderung dessen, was in seinem Körper geschah.
Mareks Geschichte ist keine Ausnahme. Sie zeigt, dass seborrhoische Dermatitis kein zufälliges "Hautproblem" ist – es ist eine Warnung Ihres Körpers, dass etwas nicht stimmt. Und genau deshalb haben wir bei Epiderma einen Ansatz entwickelt, der äußere Pflege mit innerer Unterstützung kombiniert.
Was ist seborrhoische Dermatitis und warum kehrt sie immer wieder zurück
Seborrhoische Dermatitis ist ein chronisch entzündlicher Hautzustand, der Bereiche mit vielen Talgdrüsen betrifft – die Kopfhaut, das Gesicht (insbesondere Augenbrauen, Nase, Lippen), Ohren und manchmal auch die Brust. Sie äußert sich durch Rötungen, fettige gelbliche Schuppen und oft intensiven Juckreiz.
Eine im Journal of Clinical Medicine veröffentlichte Studie zeigt, dass 3-5 % der Bevölkerung an seborrhoischer Dermatitis leiden, bei bestimmten Gruppen (z. B. Menschen mit Parkinson oder HIV) liegt die Häufigkeit jedoch bei bis zu 80 %. Das bedeutet, dass in der Tschechischen Republik etwa 300.000 bis 500.000 Menschen mit diesem Problem kämpfen.
Der medizinische Standardansatz konzentriert sich auf den Hefepilz Malassezia, der auf der Haut lebt und dessen Überwucherung mit den Symptomen korreliert. Deshalb erhalten Sie antimykotische Shampoos (Ketoconazol, Ciclopirox) und Kortikosteroide zur Entzündungshemmung. Diese Produkte helfen tatsächlich – aber nur vorübergehend.
Das Problem? Diese Behandlung bekämpft nur die Folge, nicht die Ursache. Warum hat sich Malassezia übermäßig vermehrt? Warum reagiert Ihre Haut mit Entzündung? Warum kehrt das Problem zurück, sobald Sie die Behandlung absetzen? Auf diese Fragen hat die Standarddermatologie keine Antwort.
Die Antwort liegt in sieben verborgenen Ursachen, die die Standarddermatologie nicht untersucht. Und genau diese Ursachen behandeln wir in unserem umfassenden Ansatz zur Pflege problematischer Haut.
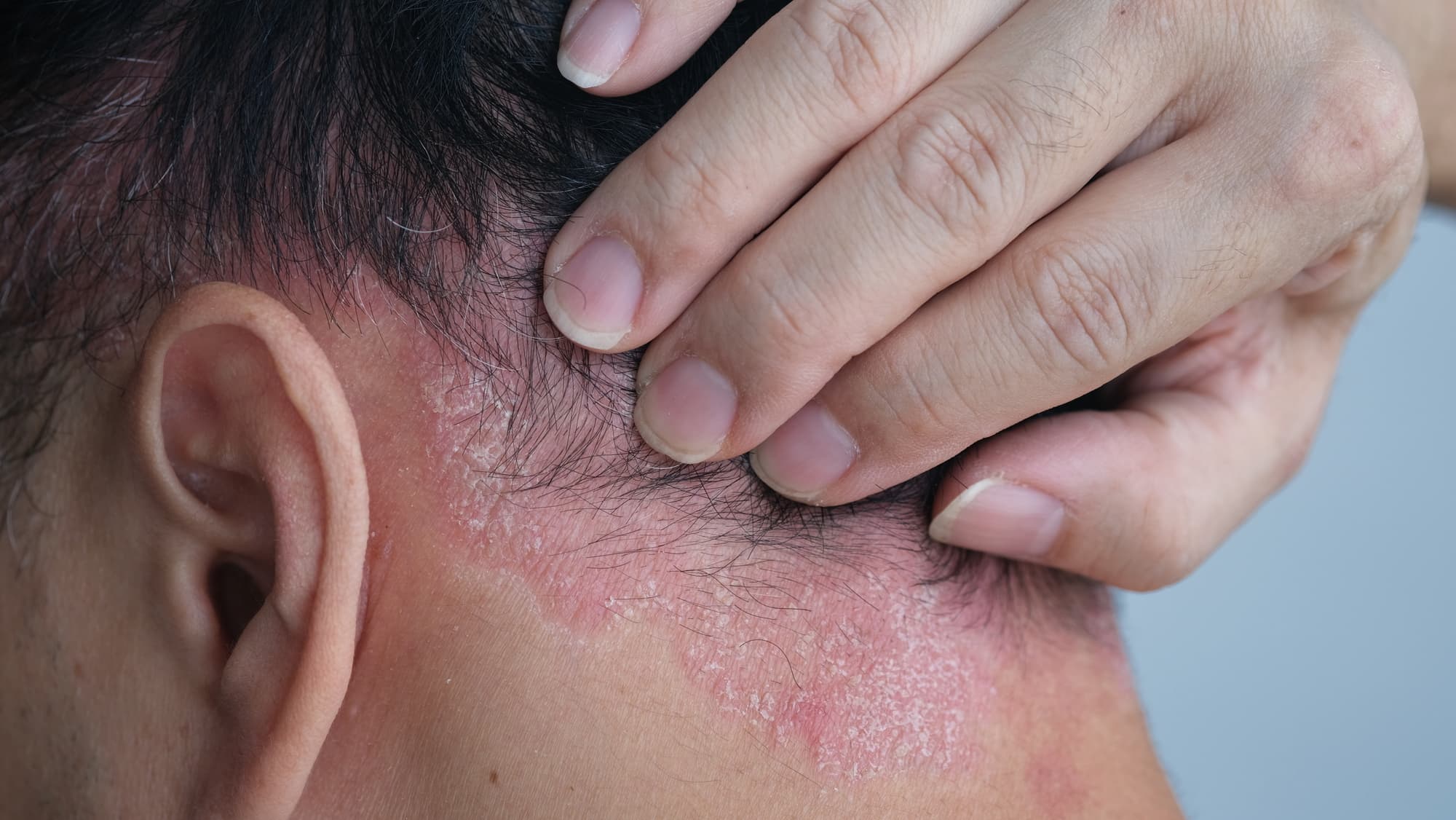
Gestörte Darmflora – wo die meisten Hautprobleme beginnen
Ihr Darm beherbergt Billionen von Bakterien, die ein komplexes Ökosystem namens Mikrobiom bilden. Wenn dieses System im Gleichgewicht ist, schützt es Sie vor Entzündungen, produziert Vitamine und reguliert die Immunantwort. Wenn es zusammenbricht, beginnen die Probleme – und die erste Stelle, an der sich das zeigt, ist oft Ihre Haut.
Eine Studie aus Frontiers in Cellular and Infection Microbiology (2018) wies einen direkten Zusammenhang zwischen Darmdysbiose und Hautentzündungen nach. Menschen mit seborrhoischer Dermatitis haben eine signifikant andere Zusammensetzung des Darmmikrobioms als gesunde Personen. Das ist kein Zufall – es ist ein kausaler Zusammenhang.
Wie funktioniert das? Eine gestörte Darmbarriere (sog. "Leaky Gut" – Syndrom der erhöhten Darmdurchlässigkeit) ermöglicht das Eindringen bakterieller Toxine in den Blutkreislauf. Diese Toxine – vor allem Lipopolysaccharide (LPS) aus den Zellwänden von Bakterien – lösen eine systemische Entzündung aus. Und diese Entzündung zeigt sich dann überall dort, wo Ihr Körper am verwundbarsten ist. Bei vielen Menschen ist das die Haut.
Die Entzündung auf der Haut schafft dann die ideale Umgebung für die Überwucherung des Hefepilzes Malassezia. Ein Teufelskreis entsteht: gestörter Darm → systemische Entzündung → Hautentzündung → Malassezia-Überwucherung → seborrhoische Dermatitis. Und kein antimykotisches Shampoo kann diesen Kreislauf durchbrechen, weil es seinen Anfang nicht behandelt.
Bei Epiderma haben wir als eines der wenigen Unternehmen erkannt, dass die wirkliche Lösung im Inneren des Körpers beginnen muss. Deshalb schließen wir gerade die Entwicklung des einzigartigen Nahrungsergänzungsmittels DermBalance Complex® ab, das in wenigen Wochen auf den Markt kommen wird. Dieses umfassende Produkt kombiniert:
- Probiotika der neuen Generation – spezifische Stämme Lactobacillus plantarum 299v und Bifidobacterium breve B-3, die laut wissenschaftlichen Studien nachweislich den Hautzustand verbessern
- Präbiotika – Nahrung für nützliche Bakterien, die deren langfristiges Überleben sichert
- Omega-3-Fettsäuren aus Algen – entzündungshemmende Wirkung ohne Fischgeruch
- Hyaluronsäure – Hautfeuchtigkeit von innen
- Zink, Vitamin D und Biotin – Schlüsselnährstoffe für gesunde Haut
DermBalance Complex® ist kein gewöhnliches Multivitamin. Es ist das erste tschechische Nahrungsergänzungsmittel, das speziell zur Unterstützung der Darm-Haut-Achse entwickelt wurde – der wissenschaftlich belegten Verbindung zwischen Darmgesundheit und Hautzustand.
Was Sie jetzt schon tun können:
Wenn Sie das Darmmikrobiom bereits vor der Einführung von DermBalance Complex® angehen möchten, können Sie:
- Einen Test des Darmmikrobioms durchführen lassen (GI-MAP oder ähnlich)
- Hochwertige Probiotika mit den Stämmen Lactobacillus plantarum, Bifidobacterium breve oder Lactobacillus rhamnosus einnehmen
- Präbiotika in die Ernährung aufnehmen: resistente Stärke (abgekühlte Kartoffeln, Reis), Inulin (Chicorée, Topinambur), fermentiertes Gemüse
- Lebensmittel meiden, die die Darmbarriere schädigen: Gluten, raffinierten Zucker, industriell verarbeitete Lebensmittel, übermäßigen Alkohol
Hefepilzüberwucherung im Darm – der versteckte Verbündete von Malassezia
Candida albicans ist ein Hefepilz, der natürlich im menschlichen Körper vorkommt. In kleinen Mengen ist er harmlos, sogar nützlich. Aber nach einer Antibiotikabehandlung, bei einer zuckerreichen Ernährung oder bei geschwächtem Immunsystem kann er sich unkontrolliert vermehren – und dann beginnen die Probleme.
Die überraschende Erkenntnis? Eine Studie in der Zeitschrift Dermatology (2019) zeigte, dass Patienten mit seborrhoischer Dermatitis eine deutlich höhere Rate an intestinaler Candidose (Candida-Überwucherung im Darm) aufweisen als die gesunde Kontrollgruppe. Der Zusammenhang war so stark, dass die Forscher empfehlen, bei allen Patienten mit seborrhoischer Dermatitis die Darmhefe zu untersuchen.
Der Mechanismus ähnelt dem der Dysbiose: überwuchernde Hefen produzieren Toxine, die die Darmdurchlässigkeit erhöhen und systemische Entzündungen auslösen. Zudem kann Candida im Darm das Wachstum von Malassezia auf der Haut fördern – es sind verwandte Organismen, die einen Synergieeffekt erzeugen. Wenn Sie eine Hefeüberwucherung im Körperinneren haben, ist es viel wahrscheinlicher, dass Sie auch Probleme mit Hefen auf der Haut haben.
Symptome einer intestinalen Candidose, die Sie nicht ignorieren sollten:
Verdauungsbeschwerden sind die erste Warnung. Blähungen, Flatulenz, Durchfall oder Verstopfung – besonders wenn sich diese Symptome nach süßen Mahlzeiten verschlechtern. Chronische Müdigkeit und Gehirnnebel ("Brain Fog") sind ein weiteres Signal. Wenn Sie morgens müde aufwachen, selbst nach acht Stunden Schlaf, kann das Problem im Darm liegen, nicht im Schlafmangel.
Häufige vaginale oder Hautpilzinfektionen sind ein klarer Indikator. Wenn Pilzinfektionen auch nach erfolgreicher Behandlung wiederkehren, liegt das Problem nicht in einer lokalen Infektion – sondern in einer allgemeinen Hefeüberwucherung im Körper. Unkontrollierbares Verlangen nach Süßem und Gebäck ist ebenfalls ein Symptom – Hefen "verlangen" buchstäblich Zucker zum Wachstum und beeinflussen Ihren Appetit.
Und natürlich – seborrhoische Dermatitis, Schuppen, Hautjucken. Wenn Sie gleichzeitig seborrhoische Dermatitis und mehrere der oben genannten Symptome haben, besteht eine hohe Wahrscheinlichkeit, dass Sie ein Candida-Problem haben.
Wie man die Hefeüberwucherung behandelt:
Eine Anti-Pilz-Diät ist die Grundlage. Die Elimination von Zucker, Hefe, Alkohol und fermentierten Lebensmitteln für 4-8 Wochen schränkt das Wachstum von Candida deutlich ein. Ja, es ist anspruchsvoll. Aber die Ergebnisse sind eindeutig – die meisten Menschen berichten von einer deutlichen Verbesserung der Haut bereits im ersten Monat.
Natürliche Antimykotika können helfen: Oreganoöl (150-200 mg Kapseln, 3x täglich), Caprylsäure (500 mg, 3x täglich), Knoblauchextrakt (1000 mg täglich). Diese Substanzen haben eine nachgewiesene antimykotische Wirkung ohne die Nebenwirkungen synthetischer Medikamente.
Probiotika mit antimykotischer Wirkung sind entscheidend – Saccharomyces boulardii ist eine spezielle Hefe, die Candida verdrängt, aber selbst keine Probleme verursacht. Dosierung 250-500 mg täglich über 8-12 Wochen.
Leberunterstützung ist wichtig, da beim Absterben der Hefen Toxine freigesetzt werden, die die Leber verarbeiten muss. N-Acetylcystein (NAC) 600 mg 2x täglich und Mariendistel (Silymarin) 300 mg täglich helfen der Leber, diese Belastung zu bewältigen.
Unser kommender DermBalance Complex® enthält genau die probiotischen Stämme, die laut Forschung am besten das Wachstum pathogener Hefen unterdrücken und gleichzeitig eine gesunde Darmflora unterstützen. Es ist eine umfassende Lösung für alle, die das Problem an der Wurzel packen wollen, nicht nur an der Oberfläche.
Mangel an Schlüsselnährstoffen – wenn der Haut die Bausteine fehlen
Ihre Haut benötigt spezifische Nährstoffe, um eine gesunde Barriere und eine normale Funktion der Talgdrüsen aufrechtzuerhalten. Ein Mangel an diesen Nährstoffen äußert sich oft als seborrhoische Dermatitis. Und leider erfasst ein Standard-Bluttest diese Defizite oft nicht – der Arzt testet nur "grundlegende" Parameter, die suboptimale Werte kritischer Mikronährstoffe möglicherweise nicht aufdecken.
Zink – das Mineral, das die meisten Menschen unterschätzen
Eine Studie in der Zeitschrift Skin Pharmacology and Physiology (2019) zeigte, dass eine Zinksupplementierung (30 mg täglich über 12 Wochen) bei 75 % der Patienten zu einer signifikanten Verbesserung der seborrhoischen Dermatitis führte. Zink hat drei Schlüsselwirkungen: antimykotisch (hemmt direkt das Wachstum von Malassezia), entzündungshemmend (reduziert die Produktion proinflammatorischer Zytokine) und regenerativ (ist unverzichtbar für die Hautheilung).
Das Problem ist, dass Zink aus der Nahrung schlecht aufgenommen wird – besonders wenn Sie viele Ballaststoffe essen oder Darmprobleme haben. Deshalb können auch Menschen mit "guter" Ernährung einen Mangel haben. Anzeichen für Zinkmangel? Weiße Flecken auf den Nägeln, schlechte Wundheilung, Appetitlosigkeit, verschlechterte Immunität – und eben seborrhoische Dermatitis.
Biotin – das Vitamin, von dem Sie vielleicht nur im Zusammenhang mit Haaren gehört haben
Biotinmangel (Vitamin B7) verursacht seborrhoische Dermatitis, insbesondere bei Säuglingen. Aber nicht nur bei ihnen. Wissenschaftliche Studien zeigen, dass auch bei Erwachsenen ein suboptimaler Biotinspiegel mit Schuppen und Entzündungen der Kopfhaut verbunden sein kann, wie in der Fachliteratur über den Zusammenhang zwischen Biotin und Hauterscheinungen beschrieben.
Biotin ist essentiell für den Fettsäurestoffwechsel – und Fettsäuren sind der Hauptbestandteil des Talgs, den Ihre Talgdrüsen produzieren. Wenn Biotin fehlt, funktionieren die Talgdrüsen nicht richtig, was zu einer abnormalen Talgproduktion führt – und das ist genau die Umgebung, die Malassezia liebt.
Vitamin D – das Hormon, das fast jede Zelle im Körper beeinflusst
Eine Studie aus der Zeitschrift PeerJ (2019) stellte fest, dass 56 % der Patienten mit seborrhoischer Dermatitis einen Vitamin-D-Mangel hatten (Spiegel unter 30 ng/ml). Das ist kein Zufall. Vitamin D reguliert die Immunantwort der Haut, hat antimikrobielle Eigenschaften (tötet direkt pathogene Mikroorganismen einschließlich Hefen ab) und fördert die Bildung antimikrobieller Peptide in der Haut.
In den Wintermonaten in der Tschechischen Republik ist Vitamin-D-Mangel nahezu universell – die Sonne reicht einfach nicht für eine ausreichende Produktion. Und gerade im Winter verschlechtert sich die seborrhoische Dermatitis oft. Der Zusammenhang ist klar.
Praktische Lösung:
Lassen Sie einen Bluttest durchführen: Zink im Serum, Biotin (falls verfügbar), 25-OH-Vitamin D. Der optimale Vitamin-D-Spiegel liegt bei 40-60 ng/ml, nicht nur "über 20", wie die Normen aus den achtziger Jahren behaupten.
Die Supplementierung sollte gezielt sein: Zink 30 mg elementares Zink täglich (am besten Picolinat oder Bisglycinat – Formen mit der besten Bioverfügbarkeit), Biotin 5 mg täglich (5000 mcg), Vitamin D3 2000-4000 IU täglich, je nach Blutspiegel.
Lebensmittel, die reich an diesen Nährstoffen sind, helfen, reichen aber oft nicht aus: Austern, Rindfleisch, Kürbiskerne enthalten Zink; Eier, Lachs, Nüsse enthalten Biotin; fetter Fisch enthält Vitamin D. Aber um ausreichende Mengen allein über die Ernährung aufzunehmen, müssten Sie davon wirklich sehr viel essen.
Deshalb haben wir alle drei Schlüsselnährstoffe in optimalen Dosierungen und den am besten resorbierbaren Formen in DermBalance Complex® aufgenommen. Sie müssen nicht fünf verschiedene Nahrungsergänzungsmittel kaufen – alles Nötige ist in einem Produkt, in Verhältnissen für maximale Wirksamkeit.

Histaminintoleranz – wenn das Immunsystem überschießt
Histamin ist ein Molekül, das der Körper bei allergischen Reaktionen freisetzt. Es ist Teil der normalen Immunantwort. Normalerweise wird es schnell durch das Enzym DAO (Diaminoxidase) abgebaut. Aber wenn DAO nicht richtig funktioniert oder wenn Sie zu viele histaminreiche Lebensmittel konsumieren, steigen die Spiegel – und die Haut reagiert mit Entzündung.
Eine Studie in der Zeitschrift Nutrients (2021) beschrieb den Zusammenhang zwischen Histaminintoleranz und chronischen Hautentzündungen einschließlich seborrhoischer Dermatitis. Patienten mit hoher Histaminbelastung berichteten konsistent von einer Verschlechterung der Symptome nach dem Verzehr fermentierter Lebensmittel, Alkohol, gereifter Käse und Rotwein.
Seborrhoische Dermatitis ist eine entzündliche Erkrankung – und Histamin ist einer der wichtigsten Entzündungsmediatoren. Wenn zu viel Histamin vorhanden ist, wird die Entzündung chronisch und unkontrollierbar. Zudem können Malassezia-Hefen direkt die Freisetzung von Histamin aus Mastzellen in der Haut stimulieren – ein weiterer Teufelskreis.
Wie Sie eine Histaminintoleranz erkennen:
Gesichtsrötung ist ein klassisches Symptom. Wenn Ihr Gesicht nach einem Glas Wein errötet oder Sie nach würzigem Essen ein Brennen der Haut spüren, ist das ein klares Signal. Migräne oder Kopfschmerzen, die "aus dem Nichts" kommen, hängen oft mit Histamin zusammen. Hautjucken oder Nesselsucht ohne erkennbare Ursache ebenfalls.
Verdauungsbeschwerden und Blähungen, besonders nach fermentierten Lebensmitteln (Sauerkraut, Joghurt, Käse), sind ein weiterer Indikator. Verstopfte Nase ohne Schnupfen – eine chronische "Allergie", die sich mit üblichen Medikamenten nicht bessert – wird ebenfalls oft durch Histamin verursacht.
Und natürlich – seborrhoische Dermatitis, die sich nach bestimmten Lebensmitteln verschlechtert. Wenn Sie bemerken, dass Ihre Haut am Tag nach Wein oder Käse schlechter ist, handelt es sich wahrscheinlich um Histamin.
Lösung der Histaminbelastung:
Eine histaminarme Diät für 4-6 Wochen ist sowohl ein diagnostischer als auch therapeutischer Schritt. Sie eliminieren fermentierte Lebensmittel (Joghurt, Sauerkraut, Kimchi), Alkohol (besonders Rotwein und Bier), gereiften Käse, Wurstwaren, konserviertes Fleisch, Tomaten, Avocado, Zitrusfrüchte, Bananen, Erdbeeren. Nach 4-6 Wochen führen Sie die Lebensmittel schrittweise wieder ein und beobachten die Reaktion der Haut.
Eine Supplementierung mit DAO-Enzym (falls verfügbar – in der Tschechischen Republik noch nicht allgemein erhältlich) kann helfen. Quercetin ist ein natürlicher Mastzellstabilisator – verhindert die Freisetzung von Histamin, Dosierung 500 mg 2x täglich. Vitamin C ist ein Kofaktor des DAO-Enzyms – hilft beim Abbau von Histamin, 1000 mg täglich.
Die Unterstützung der Darmgesundheit ist entscheidend – eine beschädigte Darmbarriere reduziert die DAO-Produktion. Deshalb ist die Reparatur der Darmflora und Darmbarriere die Grundlage einer langfristigen Lösung der Histaminintoleranz.
Überlastete Leber – wenn die Entgiftung versagt
Ihre Leber ist das wichtigste Entgiftungsorgan des Körpers. Sie verarbeitet Medikamente, Alkohol, Umwelttoxine und Stoffwechselabfälle der eigenen Zellen. Sie ist eine chemische Fabrik, die 24 Stunden am Tag, 7 Tage die Woche arbeitet. Wenn sie überlastet oder geschädigt ist, sucht der Körper alternative Ausscheidungswege – und einer davon ist die Haut.
Menschen mit chronischen Hautproblemen haben oft eine beeinträchtigte Leberfunktion. Eine Studie im World Journal of Gastroenterology zeigte, dass die nichtalkoholische Fettlebererkrankung (NAFLD – Leberverfettung) bei Patienten mit chronischen Dermatosen häufiger vorkommt. Und NAFLD betrifft heute bis zu 30 % der Bevölkerung – es ist nicht nur ein Problem von Alkoholikern.
Der Mechanismus ist einfach: Wenn die Leber die Entgiftung nicht effektiv bewältigt, zirkulieren Toxine länger im Blut als sie sollten. Diese zirkulierenden Toxine lösen systemische Entzündungen aus. Und Entzündung, wie wir bereits wissen, fördert die Überwucherung von Malassezia-Hefen und verschlechtert die seborrhoische Dermatitis.
Warnsignale einer überlasteten Leber:
Chronische Müdigkeit, besonders nach dem Essen, ist das erste Symptom. Wenn Sie sich nach jeder Mahlzeit erschöpft fühlen, kommt die Leber wahrscheinlich nicht mit der Verarbeitung des Nährstoffzustroms hinterher. Probleme bei der Fettverdauung sind eine weitere Warnung – wenn Sie nach fettem Essen Schweregefühl, Blähungen oder fettigen Stuhl haben, haben Gallenblase und Leber ein Problem.
Dunkler Urin und heller Stuhl sind alarmierende Signale – sie deuten auf eine Störung der Gallenbildung oder -ausscheidung hin. Gelbfärbung des Augenweißes oder der Haut (Gelbsucht) ist bereits eine schwere Leberschädigung. Aber noch davor kommen subtilere Symptome wie Hautprobleme – Akne, Ekzem, seborrhoische Dermatitis.
Unterstützung der Leberentgiftung:
Grundlage ist eine Untersuchung. Leberenzyme (ALT, AST, GGT) im Blut plus Ultraschall der Leber zeigen, ob die Leber geschädigt ist. Vernachlässigen Sie das nicht – Lebererkrankungen verursachen im Anfangsstadium keine Schmerzen und müssen keine offensichtlichen Symptome haben.
N-Acetylcystein (NAC) 600 mg 2x täglich ist eine Vorstufe von Glutathion – dem stärksten Antioxidans des Körpers, das für die Entgiftung entscheidend ist. Mariendistel (Silymarin) 300 mg täglich schützt die Leberzellen und unterstützt deren Regeneration. Glutathion oder seine Vorstufen (Glycin, Glutamin, Cystein) stärken direkt die Entgiftungskapazität.
Gemüse aus der Familie der Brassicaceae – Brokkoli, Blumenkohl, Kohl, Grünkohl, Rucola – enthält Sulforaphan, eine Substanz, die Entgiftungsenzyme in der Leber aktiviert. Jeden Tag sollten Sie mindestens eine Portion essen. Die Einschränkung von Alkohol, Fruktose (einschließlich Fruchtsäfte) und industriell verarbeiteten Lebensmitteln ist selbstverständlich.
DermBalance Complex® enthält NAC und weitere unterstützende Substanzen für die Leberentgiftung, denn wir wissen, dass gesunde Haut mit einer gesunden Leber beginnt.

Insulinresistenz – wenn der Blutzucker die Haut zerstört
Insulinresistenz bedeutet, dass Ihre Zellen nicht mehr richtig auf Insulin reagieren, was zu hohen Glukose- und Insulinspiegeln im Blut führt. Die meisten Menschen denken, das sei nur ein Problem für Diabetiker. Aber Insulinresistenz kann jahrelang bestehen, bevor sich Diabetes entwickelt – und die ganze Zeit über schädigt sie Ihren Körper einschließlich der Haut.
Eine Studie im Journal of Cosmetic Dermatology (2020) stellte ein signifikant häufigeres Auftreten von seborrhoischer Dermatitis bei Patienten mit metabolischem Syndrom fest. Hohe Insulinspiegel stimulieren die Talgdrüsen über den IGF-1-Signalweg zur Überproduktion von Talg. Mehr Talg = ideale Umgebung für das Wachstum von Malassezia.
Zudem fördert chronisch hohe Glukose im Blut das Wachstum von Hefen aller Art – einschließlich Candida im Darm und Malassezia auf der Haut. Hefen "fressen" buchstäblich Zucker. Wenn Sie hohe Glukosewerte haben, füttern Sie sie ununterbrochen. Hoher Insulinspiegel verstärkt auch die systemische Entzündung über den NF-κB-Signalweg – ein weiterer Teufelskreis.
Wie Sie eine Insulinresistenz erkennen:
Der Taillenumfang ist ein einfaches Screening. Wenn Sie als Mann mehr als 94 cm oder als Frau mehr als 80 cm Taillenumfang haben, ist die Wahrscheinlichkeit einer Insulinresistenz hoch. Acanthosis nigricans – dunkle, bräunliche, samtige Hautfalten am Hals, in den Achselhöhlen, in der Leistengegend – ist ein nahezu diagnostisches Symptom.
Verlangen nach Süßem und Energieschwankungen während des Tages sind typisch. Nach dem Essen fühlen Sie Müdigkeit statt Energie. Nach zwei Stunden ohne Essen sind Sie "hungrig wie ein Wolf" und können sich nicht konzentrieren. All das sind Symptome schwankender Glukose – eine Folge der Insulinresistenz.
Schwieriges Abnehmen, besonders im Bauchbereich, ist ein frustrierendes Symptom. Sie können trainieren und Diät halten, aber das Fett um die Taille will einfach nicht verschwinden. Das liegt daran, dass hoher Insulinspiegel die Fettverbrennung verhindert. PCOS bei Frauen, seborrhoische Dermatitis, Akne – alles dermatologische Manifestationen der Insulinresistenz.
Der Weg zur Insulinnormalisierung:
Bluttests sind die Grundlage: Nüchternglukose (optimal unter 5,0 mmol/l), HbA1c (unter 5,5 %), Nüchterninsulin (unter 7 μIU/ml), HOMA-IR-Index (unter 1,5). Wenn die Werte höher sind, haben Sie eine Insulinresistenz, auch wenn Ihr Arzt sagt, dass "alles im Normalbereich" ist.
Eine kohlenhydratarme Ernährung oder ketogene Diät verbessert die Insulinsensitivität dramatisch. Wenn Sie die Aufnahme von Zucker und Stärke reduzieren, sinkt das Insulin und die Zellen beginnen wieder zu "lernen", darauf zu reagieren. Intermittierendes Fasten (16:8 oder 18:6) hat einen ähnlichen Effekt – lange Zeiträume ohne Essen geben dem Körper Zeit, den Insulinspiegel zu senken.
Supplementierung kann den Prozess beschleunigen: Berberin 500 mg 3x täglich hat eine Wirkung vergleichbar mit Metformin (einem Diabetes-Medikament), Chrompicolinat 200 mcg verbessert die Funktion der Insulinrezeptoren, Alpha-Liponsäure 600 mg erhöht die Insulinsensitivität. Regelmäßige Bewegung, insbesondere Krafttraining, ist die beste Langzeitlösung – Muskeln sind der größte Glukoseverbraucher im Körper.
Chronischer Stress – der stille Killer gesunder Haut
Stress ist nicht nur "im Kopf". Chronischer Stress stört die HPA-Achse (Hypothalamus-Hypophyse-Nebennieren) – ein komplexes Kommunikationssystem zwischen Gehirn und Nebennieren – was zu einer Dysregulation von Cortisol, chronischer Entzündung und geschwächter Immunität führt. Und die Folgen zeigen sich überall, einschließlich der Haut.
Eine Studie im International Journal of Molecular Sciences (2019) zeigte einen direkten Zusammenhang zwischen chronischem Stress und der Verschlechterung seborrhoischer Dermatitis. Stress erhöht die Talgproduktion durch Neuropeptide, schwächt die Hautimmunität (die Haut wehrt sich schlechter gegen Pathogene) und fördert das Wachstum von Malassezia.
Zudem schädigt chronisch hoher Cortisolspiegel die Darmbarriere (ein weiterer Beitrag zum Leaky Gut), reduziert die Produktion von sekretorischem IgA (Immunschutz der Darmschleimhaut) und stört das Gleichgewicht des Darmmikrobioms. All diese Faktoren – die wir in den vorherigen Punkten besprochen haben – werden durch Stress verschlechtert. Stress ist so etwas wie ein "Problemverstärker".
Wie Sie eine erschöpfte HPA-Achse erkennen:
Morgendliche Müdigkeit ist ein klassisches Symptom. Sie sollten morgens mit Energie aufwachen – Cortisol erreicht morgens natürlicherweise seinen Höhepunkt. Wenn der Morgen der schlimmste Teil des Tages ist und Sie drei Kaffee brauchen, bevor Sie "in Gang kommen", haben Sie wahrscheinlich ein Problem. Der Bedarf an Koffein oder Süßem für Energie während des Tages ist ein weiterer Indikator – der Körper sucht eine schnelle Energiequelle, weil Cortisol nicht richtig funktioniert.
Schlafstörungen, insbesondere das Aufwachen nachts zwischen 2 und 4 Uhr morgens, sind typisch. Das ist die Zeit, in der Cortisol auf dem Minimum sein sollte – wenn es hoch ist, weckt es Sie. Reizbarkeit, Angst, Unfähigkeit zu entspannen, selbst wenn Sie keinen konkreten Grund für Stress haben – all das sind Symptome eines dysregulierten Cortisols.
Häufige Erkrankungen und die Verschlechterung von Hautproblemen bei Stress sind klare Signale. Wenn Sie jedes Mal, wenn Sie eine Deadline oder eine persönliche Krise haben, eine Erkältung bekommen oder sich Ihre Haut verschlechtert, ist das ein direkter Beweis für die Verbindung zwischen Stress und Immunität.
Wiederherstellung der HPA-Achse:
Ein Cortisol-Speicheltest (Morgen-, Mittags-, Abend-, Nachtprofil) zeigt Ihnen, wie Ihr Cortisol im Laufe des Tages schwankt. Normalerweise sollte es morgens hoch sein und allmählich abfallen. Wenn dieses Muster gestört ist, wissen Sie, was zu behandeln ist.
Adaptogene sind Pflanzen, die dem Körper helfen, sich an Stress "anzupassen": Ashwagandha 300-600 mg täglich senkt Cortisol und lindert Angst (durch Studien belegt), Rhodiola rosea verbessert Energie und Stressresistenz, Holy Basil (Tulsi) hat eine beruhigende Wirkung auf das Nervensystem.
Magnesiumglycinat oder -threonat 300-400 mg abends unterstützt die Entspannung und einen erholsamen Schlaf – Magnesium ist das "natürliche Anti-Stress-Mineral". Achtsamkeit, Meditation, Atemübungen – das ist kein "New-Age-Unsinn", sondern nachweislich wirksame Methoden zur Senkung von Cortisol. Studien zeigen einen Cortisolabfall von 20-30 % nach 8 Wochen regelmäßiger Praxis.
Qualitativ hochwertiger Schlaf ist die Grundlage – 7-9 Stunden in einem dunklen Raum, Bildschirme 1 Stunde vor dem Schlafengehen ausschalten. Wenn Sie nicht schlafen, regeneriert sich das Cortisol nicht. So einfach ist das.

Wie man alle 7 Ursachen in einer Lösung verbindet
Die wirkliche Lösung der seborrhoischen Dermatitis liegt nicht in einem Wunderprodukt oder einer isolierten Veränderung. Sie liegt in einem umfassenden Ansatz, der alle zugrunde liegenden Ursachen gleichzeitig behandelt. Bei Epiderma haben wir ein Protokoll entwickelt, das die besten wissenschaftlichen Erkenntnisse mit praktischer Umsetzbarkeit kombiniert.
Phase 1: Diagnostik und Vorbereitung (Wochen 1-2)
Ohne richtige Diagnostik raten Sie nur. Bluttests sind die Grundlage: großes Blutbild, Zink, Vitamin D, Nüchternglukose, HbA1c, Nüchterninsulin, Leberenzyme (ALT, AST, GGT). Diese Tests zeigen Ihnen, welche der Ursachen bei Ihnen vorliegen.
Ein Darmmikrobiom-Test (GI-MAP oder Äquivalent) deckt Dysbiose, Candida-Überwucherung, Darmentzündung auf. Es ist kein günstiger Test, aber die Informationen, die Sie erhalten, sind unbezahlbar. Cortisol im Speichel (4-Punkte-Tagesprofil) zeigt, wie Ihre HPA-Achse funktioniert.
Auf der Grundlage der Ergebnisse erstellen Sie einen individuellen Plan. Nicht jeder hat alle 7 Ursachen – aber die meisten Menschen haben mindestens 3-4.
Phase 2: Elimination und Darmsanierung (Wochen 3-10)
Eine antimykotische, histaminarme Diät ist anspruchsvoll, aber wirksam. Sie eliminieren: jeglichen zugesetzten Zucker, Hefe (Brot, Bier), Gluten, fermentierte Lebensmittel (Joghurt, Sauerkraut, Kombucha), Alkohol, gereiften Käse, Wurstwaren, Tomaten, Avocado, Zitrusfrüchte. Was bleibt? Fleisch, Fisch, Eier, die meisten Gemüsesorten, Quinoa, Buchweizen, Reis, zuckerarmes Obst (Heidelbeeren, Himbeeren).
Natürliche Antimykotika helfen: Oreganoöl 150-200 mg Kapseln 3x täglich, Caprylsäure 500 mg 3x täglich. Probiotika sind entscheidend – L. plantarum 299v, B. breve B-3, S. boulardii. Unterstützung der Darmbarriere: L-Glutamin 5 g täglich auf nüchternen Magen, Zink-Carnosin 75 mg 2x täglich.
In wenigen Wochen wird unser DermBalance Complex® verfügbar sein, der diese Schritte erheblich vereinfacht – er enthält alle probiotischen Stämme, Präbiotika und unterstützende Nährstoffe in einem Produkt.
Phase 3: Supplementierung und Entgiftung (Wochen 3-12)
Gezielte Supplementierung auf Basis der Tests: Zink 30 mg täglich (bei Defizit), Biotin 5 mg täglich, Vitamin D3 je nach Spiegel (üblicherweise 2000-4000 IU). Omega-3 (EPA/DHA) 2 g täglich – starke entzündungshemmende Wirkung, belegt durch Hunderte von Studien.
Leberunterstützung: NAC 600 mg 2x täglich, Mariendistel 300 mg täglich. Verbesserung der Insulinsensitivität: Berberin 500 mg 3x täglich (bei Insulinresistenz). Antioxidantien: Quercetin 500 mg 2x täglich, Vitamin C 1000 mg täglich.
Phase 4: Stressmanagement und langfristige Erhaltung (kontinuierlich)
Ohne Stressbewältigung können alle anderen Bemühungen zusammenbrechen. Adaptogene sind eine langfristige Unterstützung: Ashwagandha 300 mg abends, Magnesiumglycinat 300 mg abends. Tägliche Meditation oder Atemübungen – 10-15 Minuten reichen, aber es muss regelmäßig sein. Regelmäßiger Schlafrhythmus – gleiche Schlafens- und Aufstehzeit, auch am Wochenende.
Lokale Pflege (die ganze Zeit über)
Äußere Pflege ist weiterhin wichtig, aber nicht mehr die einzige Maßnahme. Ketoconazol-Shampoo 2x wöchentlich – reduzieren Sie die Häufigkeit schrittweise, wenn sich die Haut verbessert. Serum mit 10% Azelainsäure fürs Gesicht – antimykotische und entzündungshemmende Wirkung. Sanfte parfümfreie Reinigungsprodukte – ohne SLS/SLES, ohne Parfüm.
Unsere Produkte von Epiderma.cz mit dem patentierten BETULDIOL® sind speziell zur Unterstützung der Hautregeneration und zur Beruhigung von Entzündungen entwickelt. BETULDIOL® ist ein natürlicher Extrakt aus Birkenrinde mit nachgewiesener antimikrobieller und entzündungshemmender Wirkung. Sie können sie parallel zu Ketoconazol verwenden – sie ergänzen sich gegenseitig.
Wir haben eine komplette Produktlinie für verschiedene Typen problematischer Haut – bioaktive Cremes, Balsame, Reinigungswässer – alle hypoallergen, parfümfrei, dermatologisch getestet. Und bald kommt DermBalance Complex® zur Unterstützung von innen dazu.
Dieser Artikel hat Ihnen sieben Ursachen gezeigt, die durch wissenschaftliche Studien belegt sind, die in renommierten Fachzeitschriften veröffentlicht wurden, aber die in der alltäglichen dermatologischen Praxis fast nie getestet werden. Warum? Weil es eine umfassende Diagnostik erfordert (Darmtests, detaillierte Stoffwechseluntersuchung), eine zeitaufwändige Beratung (30-60 Minuten statt der üblichen 5-10) und einen interdisziplinären Ansatz (Zusammenarbeit von Dermatologe, Gastroenterologe, Ernährungstherapeut).
Das aktuelle Gesundheitssystem ist dafür einfach nicht ausgelegt. Der Arzt hat 10 Minuten pro Patient, kann keine Darmtests verschreiben (werden nicht erstattet), und seine Ausbildung konzentrierte sich primär auf pharmakologische Behandlung, nicht auf Ernährungstherapie oder Funktionelle Medizin.
Das bedeutet nicht, dass Dermatologen schlechte Ärzte sind. Es bedeutet, dass das System Grenzen hat. Und Sie als Patient können diese Grenzen durch eigene Initiative überwinden.
Jede dieser sieben Ursachen ist stark genug, um allein seborrhoische Dermatitis auszulösen oder aufrechtzuerhalten:
- Gestörte Darmflora erzeugt systemische Entzündung
- Hefeüberwucherung im Darm fördert das Wachstum von Malassezia auf der Haut
- Nährstoffmangel schwächt die Hautbarriere und die Immunität
- Histaminintoleranz hält chronische Entzündung aufrecht
- Entgiftungsstörung belastet die Haut mit Toxinen
- Insulinresistenz stimuliert die Überproduktion von Talg
- Chronischer Stress stört die Immunität und verschlechtert alle anderen Faktoren
Wenn Sie mehrere davon gleichzeitig haben – was bei den meisten Patienten Realität ist – hat die übliche lokale Behandlung keine Erfolgschance. Sie können das wirksamste antimykotische Shampoo haben, aber wenn Ihr Immunsystem durch Stress geschwächt ist, Ihr Darm voller Hefen ist und Sie eine Insulinresistenz haben, wird das Shampoo nur eine vorübergehende Wirkung haben.
Ein umfassender funktionell-medizinischer Ansatz, der alle diese Faktoren gleichzeitig behandelt, hat nach klinischen Erfahrungen funktioneller Mediziner eine Erfolgsrate von 70-85 % bei chronischen Fällen seborrhoischer Dermatitis. Aber er erfordert Zeit (3-6 Monate für sichtbare Ergebnisse), Geduld (Änderungen in Ernährung und Lebensstil sind nicht einfach) und die Bereitschaft, den eigenen Körper als Ganzes zu betrachten, nicht als Sammlung isolierter Symptome.
Bei Epiderma glauben wir genau an diesen Ansatz. Deshalb stellen wir nicht nur "eine weitere Creme gegen seborrhoische Dermatitis" her. Wir bieten eine umfassende Lösung – äußere Pflege mit BETULDIOL®, die die Haut beruhigt und regeneriert, und bald auch innere Unterstützung mit DermBalance Complex®, der die Ursachen an der Wurzel behandelt.
Denn wahre Hautgesundheit beginnt im Inneren des Körpers.
Dieser Artikel wurde vom Team von Epiderma auf Grundlage der neuesten wissenschaftlichen Erkenntnisse aus den Bereichen Funktionelle Medizin und Dermatologie erstellt. Die Informationen in diesem Artikel ersetzen keinen ärztlichen Rat. Wenn Sie an seborrhoischer Dermatitis oder einer anderen Hauterkrankung leiden, konsultieren Sie vor Beginn einer Supplementierung oder Therapieänderung Ihren Arzt. Epiderma-Produkte sind eine Ergänzung, kein Ersatz für professionelle ärztliche Versorgung.
