Wenn Ihnen dieses Szenario bekannt vorkommt, leiden Sie möglicherweise an einem Zustand namens Topical Steroid Withdrawal — dem Syndrom nach dem Absetzen lokaler Kortikoide. Kurz: TSW.
TSW ist ein Thema, das in den letzten Jahren in den sozialen Medien förmlich explodiert ist. Auf Reddit gibt es die Community r/TS_Withdrawal mit Zehntausenden von Mitgliedern. Im März 2025 kam der Durchbruch — Forscher der amerikanischen National Institutes of Health (NIH) definierten erstmals diagnostische Kriterien für TSW und identifizierten eine biologische Ursache, die sich von Ekzemen unterscheidet. TSW hört auf, eine Kontroverse zu sein, und wird zu einer anerkannten Diagnose.
Was ist Topical Steroid Withdrawal
Topical Steroid Withdrawal (TSW), manchmal auch als Red Skin Syndrome oder Kortikoid-Abhängigkeitssyndrom bezeichnet, ist eine Rebound-Reaktion der Haut, die nach dem Absetzen lokaler Kortikosteroide auftritt. Typischerweise betrifft es Menschen, die diese Präparate länger als zwei bis drei Monate verwendet haben, häufig in mittlerer bis hoher Stärke und täglich oder nahezu täglich.
Entscheidend ist zu verstehen, dass TSW nicht dasselbe ist wie die Rückkehr des ursprünglichen Ekzems. Es handelt sich um eine eigenständige Hautreaktion, die gerade durch die langfristige Anwendung von Kortikoiden und deren anschließendes Absetzen entsteht. Die Haut entwickelt eine Art Abhängigkeit — sie benötigt immer stärkere Dosen für den gleichen Effekt (sogenannte Tachyphylaxie) und reagiert nach dem Entzug heftiger als der ursprüngliche Zustand.
Obwohl dieses Phänomen bereits 1979 beschrieben wurde, blieb es lange ein kontroverses Thema. Viele Dermatologen betrachteten es als „Steroid-Phobie". Das ändert sich jedoch:
- Im Jahr 2021 erkannte die britische Arzneimittelbehörde MHRA TSW offiziell als Nebenwirkung von Kortikoiden an.
- Seit Juni 2025 müssen Informationen über das TSW-Risiko auf den Verpackungen aller Kortikoid-Salben in Großbritannien angegeben werden.
- Im März 2025 veröffentlichte ein NIH-Team eine Studie, die erstmals nachwies, dass TSW einen anderen biochemischen Hintergrund als Ekzeme hat — einen Überschuss an NAD+ (Nikotinamidadenindinukleotid) in den Mitochondrien der Hautzellen.
Zwei Haupttypen von TSW
Laut Fachliteratur manifestiert sich TSW in zwei grundlegenden Formen. Eine Person kann Symptome eines Typs oder eine Kombination beider aufweisen.
Erythematös-ödematöser Typ
Die häufigere und schwerwiegendere Variante. Sie zeigt sich durch intensive Rötung, Schwellungen, nässende Stellen und starkes Brennen der Haut. Brennen tritt bei bis zu 95 % der Fälle dieses Typs auf. Die Haut sieht aus wie ein Sonnenbrand — heiß bei Berührung, gespannt und extrem empfindlich. Dieser Typ tritt am häufigsten bei Menschen auf, die Kortikoide gegen Ekzeme oder atopische Dermatitis verwendet haben.
Papulo-pustulöser Typ
Ähnelt eher Akne oder Rosazea. Es treten rote Papeln auf, manchmal mit eitrigem Inhalt, auf einem Untergrund geröteter Haut. Das Brennen ist weniger ausgeprägt (etwa 35 % der Fälle), aber die Haut ist unangenehm empfindlich. Dieser Typ wird mit der langfristigen Anwendung von Kortikoiden im Gesicht in Verbindung gebracht.
Symptome: Wie erkennt man TSW
TSW-Symptome können innerhalb von Stunden bis Monaten nach dem Absetzen der Kortikoide auftreten. Am häufigsten beginnen sie innerhalb der ersten Tage bis Wochen.
- Brennen und Hitzegefühl der Haut — häufig das allererste Symptom. Die Haut ist deutlich wärmer als die Umgebung (thermische Dysregulation). Für TSW sehr charakteristisch, bei gewöhnlichem Ekzem tritt es nicht in dieser Intensität auf.
- Intensive Rötung — breitet sich auch über die Bereiche hinaus aus, in denen Kortikoide aufgetragen wurden. Zusammenhängend, flächig, nicht in begrenzten Herden wie bei Ekzemen.
- Red Sleeve Sign — gerötete Arme und Unterarme, aber die Handflächen bleiben ausgespart. Ein spezifischer diagnostischer Hinweis auf TSW.
- Massive Schuppung — die Haut schält sich in Fetzen oder als feines Pulver ab. Folge einer gestörten Hautbarriere.
- Intensiver Juckreiz — tiefer und brennender als bei Ekzemen. Patienten beschreiben es als „Juckreiz von innen".
- Nässen und Krustenbildung — in der akuten Phase kann die Haut nässen und gelbliche Krusten bilden, besonders im Gesicht und am Hals.
- Schwellungen — besonders um die Augenlider und Knöchel. Beim erythematösen Typ bei etwa 43 % der Fälle vorhanden.
- Systemische Symptome — Müdigkeit, Zittern, Frösteln, Lymphknotenschwellung, Schlafstörungen, Depressionen und Angstzustände.
Wichtig: TSW ist nicht nur ein Hautproblem — es betrifft den ganzen Menschen. Systemische Symptome wie Müdigkeit, Schlafstörungen und Stimmungsveränderungen sind in der Fachliteratur beschrieben und gehören zum klinischen Bild.
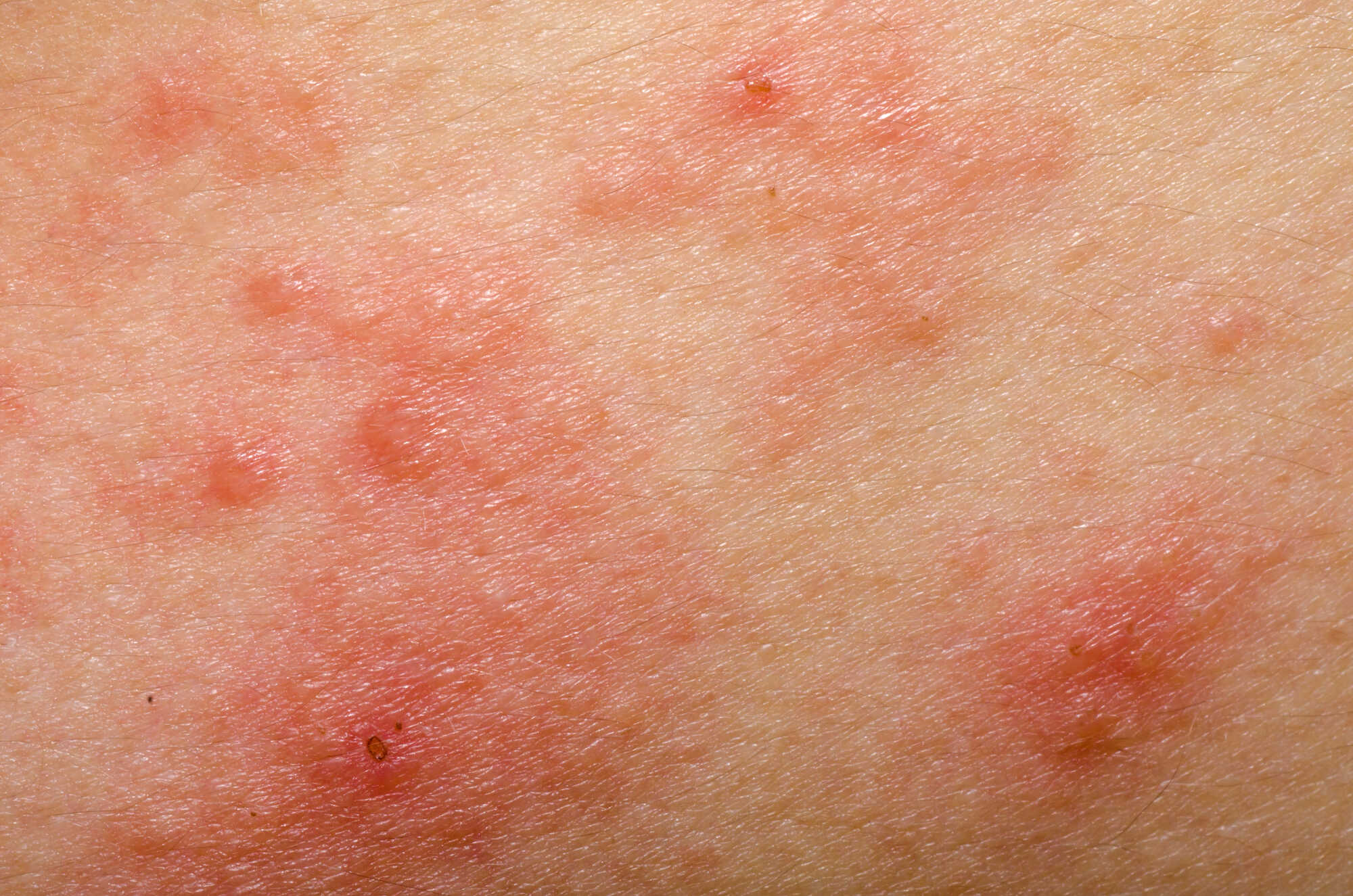
TSW versus Ekzem-Schub: Wie unterscheidet man sie
Dies ist wahrscheinlich die wichtigste Frage. Sie setzen Kortikoide ab und die Haut verschlechtert sich — ist es TSW, oder ist einfach das Ekzem zurückgekehrt?
Die Unterscheidung ist nicht einfach und sollte idealerweise von einem Dermatologen vorgenommen werden. Dennoch gibt es Anhaltspunkte. Die Fachliteratur nennt drei wichtige diagnostische Kriterien:
- Das dominierende Symptom ist Brennen, nicht Juckreiz. Ekzeme jucken typischerweise. TSW brennt typischerweise.
- Die Rötung tritt zusammenhängend, flächig auf (nicht in begrenzten Herden) und setzt innerhalb von Tagen bis Wochen nach dem Absetzen ein.
- Anamnese einer langfristigen und häufigen Anwendung von Kortikoiden auf den betroffenen Bereichen, insbesondere im Gesicht oder im Genitalbereich.
Die bahnbrechende NIH-Studie von 2025 identifizierte zudem einen biochemischen Unterschied: Bei TSW-Patienten wurden in der Haut erhöhte NAD+-Spiegel und Tryptophan-Metaboliten (Kynurenin-Stoffwechselweg) festgestellt. Bei Ekzemen ohne TSW waren diese Veränderungen nicht vorhanden. Dies bestätigt, dass TSW ein eigenständiger Zustand mit eigenem Mechanismus ist.
Ein weiterer praktischer Hinweis ist das Ausmaß der Beteiligung. Wenn sich die Symptome auf Stellen ausbreiten, an denen Sie nie Kortikoide aufgetragen haben, spricht das stark für TSW.
Was in der Haut passiert: Der Mechanismus von TSW verständlich erklärt
Unterdrückung der hauteigenen Kortisolproduktion. Ihre Haut hat eigene „Mini-Nebennieren" — Keratinozyten können Kortisol produzieren. Wenn Sie langfristig Kortisol von außen zuführen, drosselt die Haut ihre eigene Produktion. Nach dem Absetzen bleibt sie ohne entzündungshemmenden Schutz — sowohl den äußeren als auch den eigenen.
Rebound-Vasodilatation (Trampolineffekt). Kortikoide verengen die Blutgefäße — deshalb verschwindet nach der Anwendung die Rötung. Bei chronischer Anwendung sammelt sich Stickstoffmonoxid (NO) an, wird aber durch Kortikoide unterdrückt. Nach dem Absetzen wird das angestaute NO auf einmal freigesetzt, die Gefäße erweitern sich stärker als vor der Behandlung, und das Ergebnis ist intensive Rötung und Brennen.
Störung der Hautbarriere. Kortikoide verdünnen die Haut und beeinträchtigen die Produktion von Ceramiden und anderen Lipiden, die die Schutzbarriere bilden. Nach dem Absetzen ist die Barriere geschwächt, die Haut verliert Wasser (erhöhter transepidermaler Wasserverlust — TEWL), ist anfällig für Infektionen und reagiert auf Reize, die sie zuvor nicht gestört hätten.
NAD+-Überschuss. Die NIH-Studie enthüllte, dass das Absetzen von Steroiden zu einer Überproduktion von NAD+ in den Mitochondrien der Hautzellen und zu einer erhöhten Umwandlung von Tryptophan in Nikotinsäure führt. In einer Pilotstudie zeigte Berberin, ein natürlicher Stoff, der den mitochondrialen Komplex I blockiert, eine Verbesserung.
Immunsuppression und Mikrobiom. Kortikoide unterdrücken die Immunität in der Haut, was die Überwucherung von Staphylococcus aureus ermöglicht. Nach dem Absetzen „erwacht" das Immunsystem und reagiert auf dieses Ungleichgewicht mit einer heftigen Entzündung.
Wer ist gefährdet
- Frauen machen die überwiegende Mehrheit der gemeldeten Fälle aus — laut einer schwedischen Studie von 2025 waren es 95 %. Gründe können die häufigere Anwendung von Kortikoiden im Gesicht und mögliche hormonelle Faktoren sein.
- Anwendung im Gesicht oder Genitalbereich erhöht das Risiko deutlich, da die Haut in diesen Bereichen dünner ist und mehr Wirkstoff aufnimmt.
- Anwendungsdauer — die meisten Fälle sind mit täglicher Anwendung über mehr als 6 Monate verbunden (63 % der Fälle). Einige Fälle wurden jedoch bereits nach zwei Wochen gemeldet.
- Mittlere bis hohe Kortikoid-Stärke (Klasse III und IV in der europäischen Klassifikation) birgt ein höheres Risiko als schwache Präparate.
- Anwendung ohne ärztliche Aufsicht — Selbstmedikation und wiederholtes Nachkaufen ohne Kontrolle erhöhen die Wahrscheinlichkeit, dass die Anwendung außer Kontrolle gerät.
Vier Phasen des TSW-Verlaufs
Der Verlauf von TSW ist individuell, aber die Fachliteratur beschreibt vier typische Phasen:
- Akute Eruption. Tritt gewöhnlich innerhalb weniger Tage nach dem Absetzen auf. Die Haut rötet sich, brennt, kann nässen. Die Symptome können dramatisch sein — oft viel schlimmer als das ursprüngliche Ekzem. Diese Phase ist psychisch am belastendsten.
- Trockenheit und Juckreiz. Die Haut wird extrem trocken, schuppt sich, juckt intensiv. Diese Phase kann Wochen bis Monate dauern.
- Beginn der Erholung. Die Haut beginnt sich langsam zu erholen, bleibt aber empfindlich. Es können intermittierende Schübe auftreten — Phasen der Verbesserung wechseln sich mit vorübergehender Verschlechterung ab. Dieses „Wellenreiten" ist typisch für TSW.
- Erholung. Die Haut kehrt allmählich in den Zustand vor der Kortikoid-Behandlung zurück. Bei manchen Menschen dauert es Monate, bei anderen Jahre. Die meisten Quellen berichten von einer deutlichen Verbesserung innerhalb von 6 bis 12 Monaten.
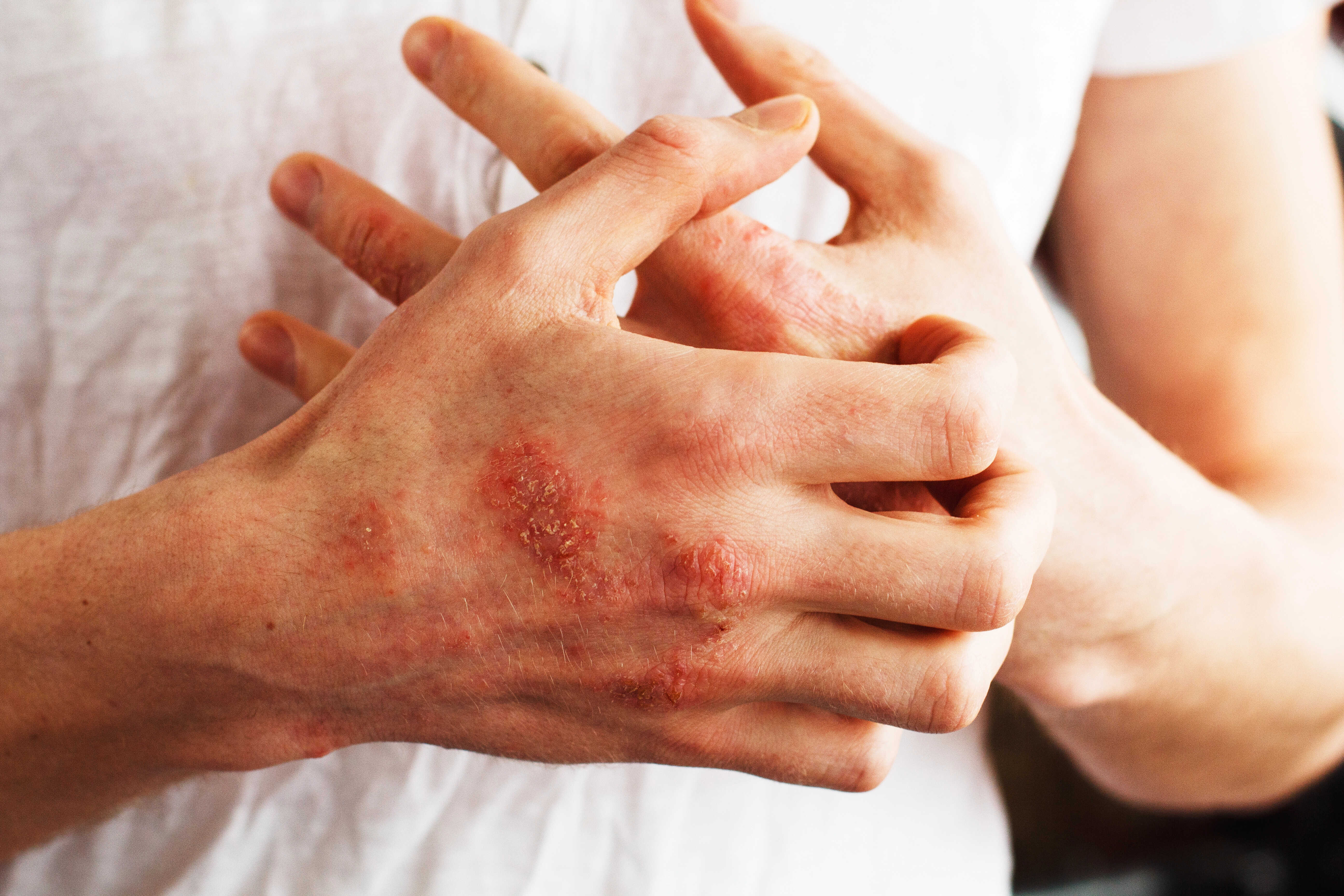
Was tun, wenn Sie TSW vermuten
Setzen Sie Kortikoide nicht abrupt selbst ab. Ein plötzliches Absetzen kann zu dramatischen Symptomen führen. Ideal ist eine schrittweise Reduzierung (Tapering) unter ärztlicher Aufsicht — Reduzierung der Stärke, dann der Anwendungshäufigkeit, mit schrittweisem Übergang zu nicht-steroidaler Pflege.
Suchen Sie einen Dermatologen auf. Bitten Sie um eine Untersuchung und erwähnen Sie ausdrücklich TSW. Wenn Ihr Arzt den Begriff nicht kennt, ist das kein Grund zur Panik — es ist ein relativ neues Konzept. Bestehen Sie darauf, dass Ihre Symptome ernst genommen werden.
Lassen Sie sich auf Kontaktallergie testen. Patch-Tests können aufdecken, ob Sie allergisch auf das Kortikoid selbst oder auf Hilfsstoffe in der Creme reagieren. Das kommt häufiger vor, als man denkt.
Beginnen Sie mit unterstützender Pflege. Schonende Reinigung ohne SLS und Parfüm, leichte Hydratation, Schutz der Hautbarriere. Produkte mit CBD und Betulin können helfen, Entzündungen zu lindern und die Barriereregeneration zu unterstützen — ohne die mit Kortikoiden verbundenen Risiken. Genau dafür wurde die Epiderma-Reihe mit dem patentierten Komplex Betuldiol® entwickelt.
Sorgen Sie ganzheitlich für sich. TSW beeinflusst Schlaf, Psyche und allgemeines Wohlbefinden. Guter Schlaf, Stressbewältigung und gegebenenfalls psychologische Unterstützung sind kein Luxus — sie sind Teil der Behandlung.
Vernetzen Sie sich mit der Community. Die Organisation ITSAN (International Topical Steroid Awareness Network) und Online-Communities auf Reddit (r/TS_Withdrawal) vereinen Tausende von Menschen, die TSW durchgemacht haben oder gerade durchmachen.
Was die neueste Wissenschaft sagt (2025)
NIH-Studie — Journal of Investigative Dermatology (März 2025): Erstmals nachgewiesen, dass TSW einen eigenen biochemischen Hintergrund hat — Überschuss an mitochondrialem NAD+ und Aktivierung des Kynurenin-Stoffwechselwegs. In einer Pilotstudie mit Berberin kam es zur Symptomverbesserung. Dies eröffnet den Weg zu gezielter Behandlung.
Delphi-Konsensus (2025): Erste Experten-Leitlinien für das TSW-Management. Empfiehlt das Absetzen von Kortikoiden (lokal und systemisch), Dupilumab und psychosoziale Unterstützung als Erstlinientherapie.
Übersichtsartikel Frontiers in Allergy (März 2025): Beschrieb detailliert die TSW-Mechanismen einschließlich des Trampolineffekts, der Th1/Th2-Gleichgewichtsstörung und der Rolle des Hautmikrobioms.
Umfrage unter Dermatologen: 88 % der britischen Dermatologen stimmen zu, dass TSW dringende Forschung benötigt. Die Ära der Verharmlosung geht zu Ende.
Für Patienten bedeutet dies, dass alternative steroid-sparende Ansätze — einschließlich Dermokosmetik mit bioaktiven Inhaltsstoffen wie CBD und Betulin — voll im Einklang mit der Richtung stehen, in die sich das Fachgebiet bewegt.
Häufige Fragen
Kann TSW jeden treffen, der eine Kortikoid-Salbe verwendet?
Die meisten Menschen, die Kortikoide kurzfristig und gemäß ärztlicher Empfehlung verwenden, werden kein TSW erleben. Das Risiko steigt mit der Anwendungsdauer, der Stärke des Präparats und der Lokalisation im Gesicht oder Genitalbereich. Bei kurzfristiger Anwendung in niedriger Stärke ist das Risiko sehr gering.
Wie lange dauert TSW?
Individuell — von einigen Monaten bis zu mehreren Jahren. Je länger und in je höherer Stärke die Kortikoide verwendet wurden, desto länger dauert die Erholung in der Regel. Die meisten Fachquellen berichten von einer deutlichen Verbesserung innerhalb von 6 bis 12 Monaten.
Kann TSW behandelt werden?
Eine spezifische zugelassene Behandlung existiert bisher nicht. Das Management umfasst das Absetzen der Kortikoide (idealerweise schrittweise), unterstützende Hautpflege, Symptommanagement (Kühlung, Antihistaminika) und psychologische Unterstützung. In schwereren Fällen kann der Dermatologe Dupilumab, Tacrolimus oder Phototherapie erwägen. Die NIH-Studie mit Berberin zeigte vielversprechende Ergebnisse, es handelt sich jedoch noch um Pilotdaten.
Ist es sicher, CBD-Produkte bei TSW zu verwenden?
CBD hat nachgewiesene entzündungshemmende, juckreizstillende und antimikrobielle Eigenschaften und ist kein Immunsuppressivum wie Kortikoide. CBD-Produkte werden in der Regel auch von empfindlicher Haut gut vertragen. Der Komplex Betuldiol® kombiniert CBD mit Betulin, das die Heilung und Regeneration der Hautbarriere unterstützt. Es handelt sich nicht um ein Medikament gegen TSW, sondern um eine unterstützende Pflege, die helfen kann, Symptome zu lindern.
Soll ich Kortikoide auf einmal oder schrittweise absetzen?
Eindeutig schrittweise und unter ärztlicher Aufsicht. Ein abruptes Absetzen kann zu dramatischen Symptomen führen. Tapering — die schrittweise Reduzierung von Stärke und Häufigkeit — gibt der Haut Zeit zur Anpassung. Gleichzeitig ist es wichtig, eine alternative Pflegestrategie vorbereitet zu haben.
Kann TSW auch Kinder betreffen?
Ja, Fälle bei Kindern sind in der Fachliteratur beschrieben. Kinderhaut ist dünner und nimmt mehr Wirkstoff auf, daher ist bei Kindern besondere Vorsicht bei der Verschreibung von Kortikoiden geboten.
Fachquellen
- Shobnam N, Ratley G, Saksena S et al. Topical Steroid Withdrawal is a Targetable Excess of Mitochondrial NAD+. Journal of Investigative Dermatology, 2025. doi:10.1016/j.jid.2024.11.026 · NIH-Pressemitteilung
- Mohta A, Sathe NC. Topical Steroid Withdrawal (Red Skin Syndrome). StatPearls, 2024. ncbi.nlm.nih.gov/books/NBK603718
- Maskey AR, Sasaki A, Sargen M et al. Breaking the cycle: a comprehensive exploration of topical steroid addiction and withdrawal. Frontiers in Allergy, 2025; 6:1547923. doi:10.3389/falgy.2025.1547923
- Lee HK, Reiche L. Topical Corticosteroid Withdrawal. DermNet NZ, 2025. dermnetnz.org
- National Eczema Society UK. Topical Steroid Withdrawal (TSW). 2025. eczema.org
- Alsterholm M et al. Topical Steroid Withdrawal in Atopic Dermatitis: Patient-reported Characterization. Acta Dermato-Venereologica, 2025; 105. doi:10.2340/actadv.v105.40187
- Zemlok SK, Sandler M, Yu J. Initial Consensus for the Management of Topical Steroid Withdrawal: A Delphi Study. J Cutan Med Surg, 2025. doi:10.1177/17103568251388635
- Orr N et al. Reviewing the Evidence Base for TSWS. J Med Internet Res, 2024; 26:e57687. doi:10.2196/57687
Dieser Artikel dient zu Bildungszwecken und ersetzt keine ärztliche Beratung. Wenn Sie TSW vermuten, wenden Sie sich an Ihren Dermatologen. Epiderma-Produkte sind keine Arzneimittel und nicht zur Behandlung, Vorbeugung oder Diagnose von Krankheiten bestimmt.
